本翻譯僅作學術交流用,無商業意圖,請勿轉載,如有疑議問請來信
本研究探討C反應蛋白(CRP)在不同體重指數(BMI)下對急性闌尾炎(AA)診斷的敏感性和特異性。結果顯示,隨著BMI增加,CRP的敏感性增高但特異性降低。研究還發現,腹部脂肪量的增加與CRP值正相關,尤其是內臟脂肪的影響尤為顯著。
https://doi.org/10.1590/0102-672020180001e1339
ABSTRACT
Background
The C reactive protein (CRP) is one of the most accurate inflammatory markers in acute appendicitis (AA). Obesity leads to a pro-inflammatory state with increased CRP, which may interfere with the interpretation of this laboratory test in AA.
Aim
To assess sensitivity, specificity, positive predictive value (PPV), and negative predictive value (NPV) of CRP in patients with AA and their correlation to body mass index (BMI) and body fat composition.
Method
This is a retrospective study based on clinical records and imaging studies of 191 subjects with histopathologically confirmed AA compared to 249 controls who underwent abdominal computed tomography (CT). Clinical and epidemiological data, BMI, and CRP values were extracted from medical records. CT scans were assessed for AA findings and body composition measurements.
Results
CRP values increased according to patients’ BMI, with varying sensitivity from 79.78% in subjects with normal or lean BMI, 87.87% in overweight, and 93.5% in individuals with obesity. A similar pattern was observed for NPV: an increase with increasing BMI, 69.3% in individuals with normal or lean BMI, 84.3% in overweight, and 91.3% in individuals with obesity. There was a positive correlation between CRP and visceral fat area in patients with AA.
Conclusions
Variations exist for sensitivity, specificity, PPV, and NPV values of CRP in patients with AA, stratified by BMI. An increase in visceral fat area is associated with elevated CRP across the BMI spectrum.
摘要
背景
C反應蛋白(CRP)是急性闌尾炎(AA)中最準確的發炎標誌之一。肥胖導致炎症狀態增加,CRP增加,可能干擾AA的這一實驗室檢驗的解釋。
目的
評估CRP在AA患者中的敏感性、特異性、陽性預測值(PPV)和陰性預測值(NPV),以及與身體質量指數(BMI)和體脂組成的相關性。
方法
這是一項回顧性研究,基於191名組織病理學確診的AA患者的臨床記錄和影像學研究,與接受腹部計算機斷層掃描(CT)的249名對照組進行比較。從醫療記錄中提取臨床和流行病學數據、BMI和CRP值。對CT掃描進行AA發現和體組成測量的評估。
結果
CRP值隨著患者BMI增加而增加,敏感性各不相同,正常或瘦BMI的受試者為79.78%,超重者為87.87%,肥胖者為93.5%。陰性預測值也呈現相似的模式:隨著BMI增加而增加,在正常或瘦BMI的個體中為69.3%,在超重者中為84.3%,在肥胖者中為91.3%。在AA患者中,CRP與內臟脂肪面積呈正相關。
結論
CRP在AA患者中的敏感性、特異性、PPV和NPV值存在變異,根據BMI進行分層。內臟脂肪面積增加與跨BMI範圍的CRP升高有關。
引言
急性闌尾炎(AA)是美國第二常見的外科急症11。診斷基本上是臨床的,實驗室測試有助於指導手術治療決策1。
C-反應蛋白(CRP)檢測被廣泛用於調查AA,尤其是當與白血球計數相關時,具有高正性可能性比例,被認為是診斷AA具有最高診斷準確性的炎症標記物,具有很高的負預測值(NPV)16。CRP也是評估藥物治療反應14和識別可能發生臨床併發症的病例20的有用生物標記。
儘管接受離子輻射,計算機斷層掃描(CT)是診斷AA最準確的成像方式21。AA特有的CT診斷標準可能包括:腔內闌尾石、腔內無氣體、壁層對比增強、壁層增厚、周圍闌尾脂肪密度增加、周圍液體和右下腹部淋巴結腫大23。在經驗豐富的外科醫生進行的臨床檢查下,高度懷疑的病例可以不使用CT而確診。然而,當臨床表現僅涉及少數診斷標準時,成像是診斷方法中的關鍵輔助23。
體質指數(BMI)較高和異常的脂質概況的患者可能處於促炎症和慢性促血栓形成狀態的風險中15。在與肥胖相關的異常血清參數中,CRP是在這些患者中升高的生物標記,有時在AA等相關炎症狀況下解釋它可能有困難7,10,15。
由於CRP可作為最終決定AA手術的重要診斷工具,且其值可能受體脂肪含量的修改影響,本研究旨在根據BMI評估CRP在經CT確診的組織病理學確認AA的患者中的敏感性、特異性、陽性預測值(PPV)和負預測值(NPV)。次要終點是評估脂肪部位(內臟、皮下或肌內)對CRP修改的影響。
方法
這是一項觀察性、回顧性、對照組研究。該研究經研究機構審查委員會和倫理委員會批准,由於其回顧性設計,免除了知情同意的要求。
受試者選擇
納入標準
審查了2014年1月1日至2014年12月31日間在患者身上進行的286份腹部和盆腔CT掃描,這些患者隨後經組織病理學確認為AA。審查了每位受試者的病歷和實驗室結果。納入標準包括每位患者必須接受CT掃描的AA診斷,隨後進行手術治療並經組織病理學審查確認。
排除標準
採用以下標準作為排除標準:年齡低於18歲,CT掃描或組織病理學診斷非AA,非手術治療,以及在醫療過程中未下達CRP檢測。由於無法將BMI分析模式與成人相同地應用於18歲以下的患者,這會限制分析和數據解釋,因此排除了18歲以下的患者。
研究樣本
病例
在286名接受CT診斷為AA的患者中,有95人由於以下原因被排除:65名患者未進行闌尾切除術,僅接受後續的臨床治療;30名患者沒有可用的CRP檢測。因此,在納入和排除標準後,病例組共包括191名受試者。
對照組
對照組由在同一時期因腹痛進行腹部和盆腔CT檢查且影像結果正常的受試者組成,共249名患者,按年齡、性別和BMI與病例組匹配。除了CT和組織病理學診斷AA以及手術程序外,相同的納入和排除標準也適用於對照組。
臨床信息
醫療和實驗室記錄
評估醫療記錄中的人口統計數據(性別、體重、身高和BMI)、臨床和實驗室參數以及Alvarado評分。BMI結果在18.5至24.9 kg/m²間被分類為正常,25至29.9 kg/m²為超重,等於或高於30 kg/m²為肥胖。後者又細分為:如果BMI值在30至34.9 kg/m²之間,則為一級肥胖;如果在35至39.9 kg/m²之間,則為二級肥胖;如果值等於或高於40 kg/m²,則為三級肥胖。BMI值低於18.5 kg/m²被視為瘦(體重不足)9。
每位受試者的CRP值被記錄下來。本院通過免疫濁度測試Ortho Vitros Fusion 5.1 FS(Ortho Clinical Diagnostics, Rochester, NY)獲得此測試,將低於5 mg/l的結果視為正常。
也記錄了患者的白細胞計數,正常絕對計數範圍為3500至10500 ul,中性粒細胞為1700至8000 ul。這種電子計數是使用XS-1000i設備進行的。
影像檢查
所有掃描均使用東芝Aquilion 64層MDCT掃描儀(Toshiba America Medical Systems, Inc., Tustin, CA)進行。以下CT標準被視為AA的診斷標準:腔內闌尾結石、腔內無氣體、壁層對比增強、壁層增厚、周圍闌尾脂肪密化、周圍液體和右下腹部淋巴結腫大。還在數據收集表格中增加了額外的發現。
使用sliceOmatic®軟件(TomoVision, Montreal, CA)根據CT層面將脂肪含量(包括皮下脂肪、內臟脂肪和肌內脂肪)與肌肉質量分離,後者通過在第三腰椎水平的橫斷面圖像基於CT衰減平均值展示,對體組成進行估算13。組織按照Hounsfield CT單位從-29至150分類為肌肉組織,-190至-30分類為皮下脂肪和肌內脂肪,-50至-150分類為內臟脂肪13。為了估算總體組成(即全身脂肪和肌肉重量,以公斤計),使用了數學公式,這些公式在與全身雙能X射線吸收法(一種較少可用但被視為金標準的方法)相比時展示了良好的精確度13。使用的轉換公式為13:
總脂肪質量(公斤)=0.042 [L3水平使用CT(cm²)測得的內臟、肌內和皮下脂肪總和] + 11.2;
總瘦肉質量(公斤)=0.14 [L3水平使用CT(cm²)測得的肌肉組織] + 0.72。
對於表現出闌尾炎的患者,使用sliceOmatic®軟件提取脂肪和瘦肉量(以cm²表示),隨後通過上述公式轉換為總脂肪量和瘦肉量。圖1展示了使用sliceOmatic®分析的橫斷面CT影像。
圖1 使用sliceOmatic®分析的L3水平軸向平面CT影像示例:紅色表示骨骼肌;綠色表示肌內脂肪組織;黃色為內臟脂肪組織;藍色則為皮下脂肪組織。統計分析
數據以頻率和列聯表形式整理。使用Kolmogorov-Smirnov檢驗分析樣本的正態分布。正態分布的集中趨勢措施表示為均值和標準差,非正態分布表示為中位數和四分位距(IQR)。使用Fisher檢驗和卡方檢驗進行名義數據關聯測試;使用Mann Whitney(非正態)和非配對t檢驗(正態)處理數值數據。利用Spearman檢驗進行血清CRP值與不同類型體脂的相關分析。使用Graph Pad Prism®軟件版本5.0進行計算。顯著性水平設定為5%。計算CRP在每個BMI組別(正常/瘦,超重和肥胖人群)中的特異性、敏感性、陽性預測值和負預測值。
結果
樣本描述和匹配數據
病例組(191名受試者)和對照組(249名受試者)在年齡、性別和BMI上進行了匹配。
根據BMI評估CRP、臨床、實驗室和CT發現
正如預期的那樣,病例組的CRP測量值較高(見圖2)。
圖2 AA病例與對照組CRP值的比較表1 展示了病例組中瘦/正常BMI與超重BMI受試者之間的臨床、實驗室和CT數據比較值。在這一子集中,臨床和CT數據沒有差異。
在表2中,比較了瘦/正常BMI個體與肥胖個體之間的差異。觀察到患有增高CRP的患者數量存在差異,以及肥胖受試者相比於瘦/正常BMI受試者,CRP值有更高的趨勢。肥胖受試者出現增高CRP的機會是瘦/正常BMI受試者的5.6倍。此外,肥胖個體在右下腹部觸診時出現疼痛和防衛反應的可能性是2.6倍,發熱的可能性是4.8倍。觀察到CT發現在瘦/正常BMI與肥胖人群之間沒有差異(未顯示這些受試者中複雜病例增多以證明所發現的異常)。
表1 瘦身及正常BMI人群與超重BMI人群在急性闌尾炎(AA)方面的比較數據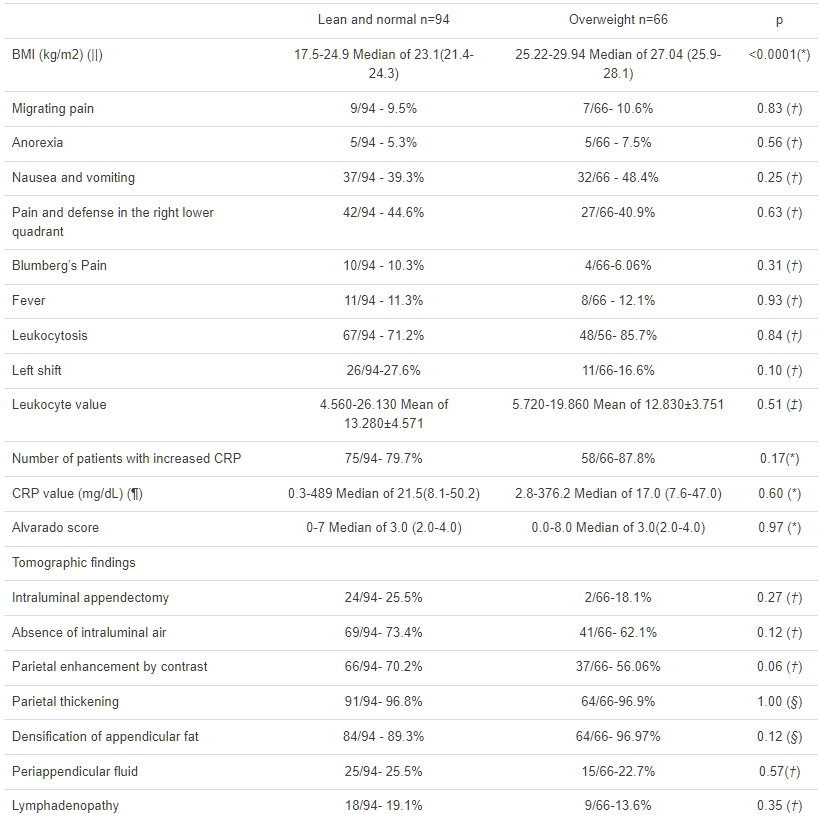
根據BMI的CRP在AA中的敏感性、特異性、陽性預測值和負預測值
敏感性、特異性、陽性預測值和負預測值在圖3中呈現。在肥胖受試者中,隨著BMI增加,CRP的敏感性提高,而這些受試者的特異性較低。觀察到隨著BMI增加,CRP的陽性預測值下降,負預測值上升。
表2 瘦身及正常BMI人群與肥胖人群在急性闌尾炎(AA)方面的比較數據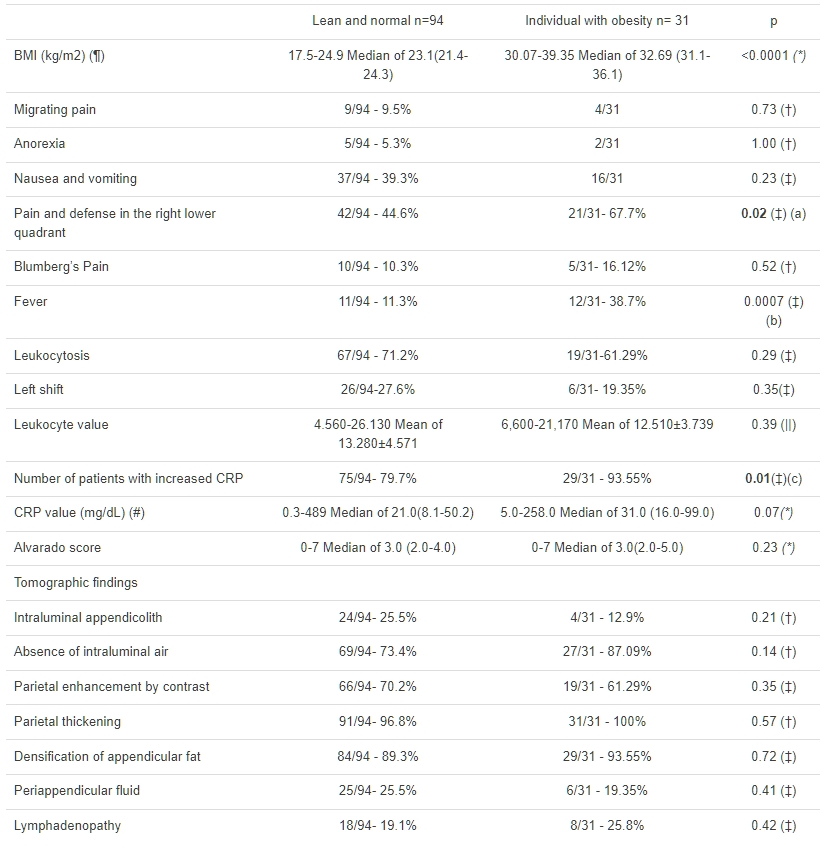
體脂分佈及血清PCR值相關性
在總共191名受試者中,有146人進行了CT體脂成分分析。在這個子組中,由於次優的獲取協議導致設備“視野”減少,一個技術參數,45名患者被排除在外,這阻礙了SliceOmatic®軟件分析。
表3顯示了評估參數的描述性輪廓,表4顯示了所有受試者體脂成分與CRP值的相關性,並未顯示出顯著差異。
表3 對影像研究的變量進行描述性研究(n=146),以進行肌肉質量數據、皮下脂肪、內臟脂肪、肌內、總脂肪質量和脂肪質量的研究。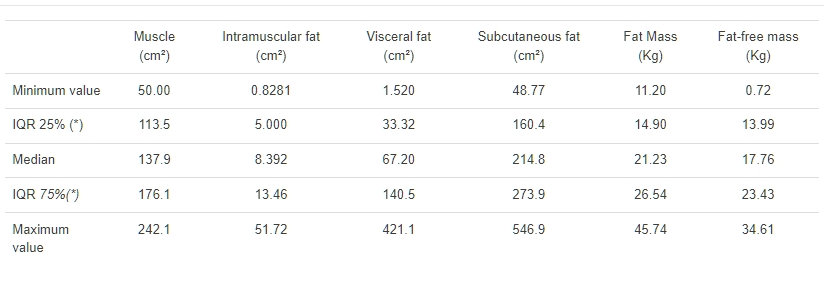
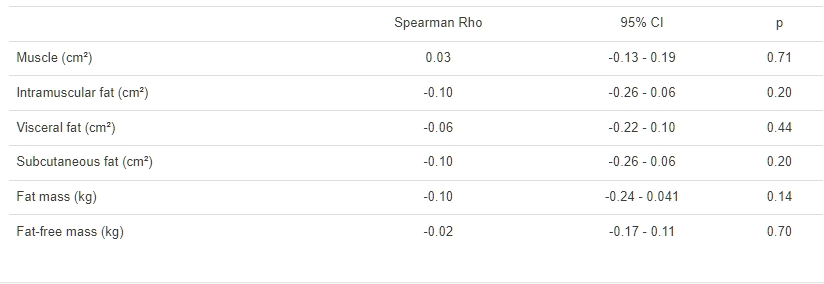
最後,根據每個體組成類型的數據,按照每個測量值中高於和低於中位數值的受試者的值來評估CRP值(肌肉、肌內脂肪、內臟脂肪、皮下脂肪、總脂肪組織和脂肪組織)。這些數據分析顯示,具有高於中位數的內臟脂肪值的受試者存在顯著差異,如表5所示。
表5 血清CRP(mg/dl)與體脂分佈變量的相關研究,根據中位數值(Spearman檢驗)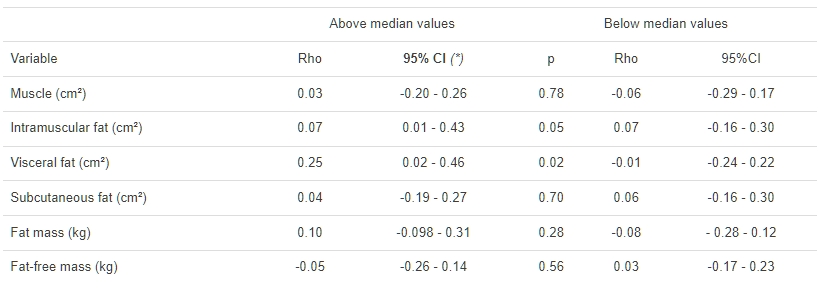
討論
本研究旨在評估CRP在AA患者和對照組中的測量,以及其值與不同體脂組織的相關性。預期地,與對照組相比,AA患者的CRP值較高。
Alvarado評分基於體徵、症狀和實驗室數據用於診斷AA。它被認為在AA的臨床條件中特別有用,特別是如果與CRP結果相關聯,但在本研究中,與BMI相關聯時沒有顯示出AA患者的差異。我們認為這一發現與AA患者中肥胖患者的臨床差異不多,因為這個工具使用多種臨床數據進行計算。然而,單變量分析顯示,體重增加的受試者往往會出現更多的發熱(38% vs. 11%)和更多的右下腹痛和防禦(67% vs. 44%),與那些BMI瘦/正常的受試者相比。這一結果可能歸因於與肥胖相關的更高炎症水平和疼痛感知改變。肥胖也似乎與白血球增多有關,正如本研究所證實的那樣。
這些數據表明,在肥胖患者中對疼痛的評估和實驗室參數的解釋應該謹慎進行,以避免誤診,因為肥胖可能作為臨床和實驗室結果的混淆因素。
本研究中與AA診斷相關的CT發現與文獻數據一致,因此不太可能受到肥胖的影響,包括:腹壁增厚(186/191 – 97.3%)、周圍闌尾脂肪密度增加(177/191 – 92.6%)、附近闌尾內無氣體(137/191 – 71.72%)和腹壁對比增強(123/191 – 64.3%)。
本研究最顯著的發現是CRP在AA診斷中的敏感性、特異性以及相應的PPV和NPV的變化,這與本研究的主要目標相符。隨著BMI的增加,觀察到敏感性增加(肥胖受試者為91.3%,超重BMI為84.3%,瘦/正常BMI受試者為69.3%);然而,這種敏感性增加當然是以特異性測試損失為代價的。這一發現是可以理解的,因為如上所述,即使在沒有闌尾炎診斷的情況下,CRP在肥胖個體中的基礎水平也會增加。然而,對於外科醫生關於腹痛患者的問題,比如“這是闌尾炎嗎?”或“我應該進行手術嗎?”更好的支持來自於更強的特異性。更強的特異性將顯示正常測試不支持AA診斷,或者,以不同的方式來看,測試變化實際上有多少是由於AA引起的,儘管肥胖作為一個混淆變量。因此,在肥胖受試者中的高CRP值應該比在正常BMI受試者中少受到重視,因為有可能出現偽陽性病例。
本研究中的敏感性和特異性發現也與現有文獻相符,強調這些值應該謹慎解釋,以避免不必要的外科干預。
脂肪組織今天被認為是一個多功能器官,遠遠超出其傳統的能量儲存功能。它在促炎分子釋放中起著重要作用,如白介素-6(IL-6)、腫瘤壞死因子(TNF)α和瘦素,這些分子對於局部和全身性炎症狀況都有作用。一些肥胖患者患有一種稱為脂肪病的全身性促炎狀態,這與發展多種疾病的風險增加有關。在本研究中,與正常或瘦BMI相比,AA患者中CRP的增加在肥胖患者中觀察到。
本研究還通過SliceOmatic®軟件評估了AA患者的體組成,並通過數學公式進行轉換以估計體肌肉和脂肪組成。這樣的分析非常重要,因為體脂分佈與有害肥胖後果更相關,尤其是內臟脂肪與脂肪病的關聯更密切。
內臟脂肪可能引起炎症損害的具體機制尚存在爭議。內臟脂肪的脂肪細胞被認為通過游離脂肪酸和脂肪細胞激素的分泌介導胰島素抵抗。然而,其他因素可能解釋為什麼內臟脂肪負責引起炎症反應增加:其定位,允許代謝活躍物質直接通過門脈系統進入肝臟,並且這種脂肪沉積具有特殊的藥代動力學特性,使分泌的分子能夠輕鬆地在全身擴散。
我們研究的數據顯示,對於內臟脂肪面積更大的受試者,CRP值受到影響,這與脂肪病的概念以及內臟脂肪在該狀況中的主要作用相符。這些發現與肥胖,特別是內臟脂肪,對AA患者的炎症程度貢獻的觀點相關聯。據我們所知,這是第一項分析內臟肥胖對AA患者促炎狀態貢獻的研究。
本研究存在幾個局限性。首先,它是一個回顧性設計。儘管排除了因其他急性腹痛病理而導致CRP水平升高的外科病例,但個體可能表現出不同的發炎條件,這些條件可能能夠提高正常腹部CT的CRP水平。鼓勵未來的研究使用前瞻性設計,並允許對照組的表徵,而不包含任何可檢測的臨床發炎條件。
本研究觀察到的結果表明,肥胖,特別是由於內臟脂肪,能夠影響臨床數據和實驗室測試的解釋。這種聯繫可能會干擾診斷的理性和手術決定。作為未來的展望,考慮到肥胖盛行率的全球增加,特別是在懷疑AA的受試者中,由CT和磁共振成像放射學報告提供的體脂肪組成的常規信息可能會改善臨床和外科方法。
結論
根據BMI,觀察到AA患者CRP敏感性、特異性、PPV和NPV值的變化,尤其是由於BMI增加而敏感性增加導致特異性降低。只有內臟脂肪與CRP值相關。
參考文獻
-
Al-Abed YA, Alobaid N, Myint F. Diagnostic markers in acute appendicitis. Am J Surg. 2015; 209(6):1043-1047.
- 2
Alvarado A. A practical score for the early diagnosis of acute appendicitis. Ann Emerg Med. 1986;15: 557-564.
- 3
Andersson REB. Meta-analysis of the clinical and laboratory diagnosis of appendicitis. Br J Surg. 2004;91:28-37.
- 4
Bays H. Adiposopathy, “sick fat,” Ockham’s razor, and resolution of the obesity paradox. Curr Atheroscler Rep. 2014;16(5):409.
- 5
Bergman RN, Kim SP, Catalano KJ, Hsu IR, Chiu JD, Kabir M, et al. Why visceral fat is bad: mechanisms of the metabolic syndrome. Obesity (Silver Spring). 2006;14(1):16-19.
- 6
Bliss LA, Yang CJ, Kent TS, Ng SC, Critchlow JF, Tseng JF. Appendicitis in the modern era: universal problem and variable treatment. Surg Endosc. 2015;29(7):1897-1902.
- 7
Bonomini F, Rodella LF, Rezzani R. Metabolic syndrome, aging and involvement of oxidative stress. Aging Dis. 2015;6(2):109-120.
- 8
D’arcy Y. Pain and obesity. Nurs Manag. 2012;43(3):20-25.
- 9
Gastrointestinal surgery for morbid obesity: National Institutes of Health Consensus Development Conference Statement. Am J Clin Nutr 1992; 55(2): 615-619.
- 10
Kutasy B, Laxamanadass G, Puri P. Is C-reactive protein a reliable test for suspected appendicitis in extremely obese children? Pediatr Surg Int. 2010;26(1):123-125.
- 11
Masoomi H, Mills S, Dolich MO, Ketana N, Carmichael JC, Nguyen NT, et al. Comparison of outcomes of laparoscopic versus open appendectomy in adults: data from the Nationwide Inpatient Sample (NIS), 2006-2008. J Gastrointest Surg 2011;15:2226-2231.
- 12
Moulin CM, Marguti I, Peron JPS, Rizzo LV, Halpem A. Impact of adiposity on immunological parameters. Arq Bras Endocrinol Metab. 2009;53(2):183-189.
- 13
Mourtzakis M, Prado CM, Lieffers JR, Reiman T, Mccargar LJ, Baracos VE. A practical and precise approach to quantification of body composition in cancer patients using computed tomography images acquired during routine care. Appl Physiol Nutr Metab. 2008;33(5):997-1006.
- 14
Okus A, Ay S, Karahan Ö, Eryilmaz MA, Sevinç B, Aksoy N. Monitoring C-reactive protein levels during medical management of acute appendicitis to predict the need for surgery. Surg Today. 2015;45(4):451-456.
- 15
Orenes-Piñero E, Pineda J, Roldán V, Hernández-Romero D, Marco P, Tello-Montoliu A, et al. Effects of Body Mass Index on the Lipid Profile and Biomarkers of Inflammation and a Fibrinolytic and Prothrombotic State. J Atheroscler Thromb. 2015;22(6):610-617.
- 16
Panagiotopoulou IG, Parashar D, Lin R, Antonowicz S, Wells AD, Bajwa FM, et al. The diagnostic value of white cell count, C-reactive protein and bilirubin in acute appendicitis and its complications. Ann R Coll Surg Engl. 2013;95(3):215-21.
- 17
Papalou O, Livadas S, Karachalios A, Tolia N, Kokkoris P, Tripolitakis K, et al. White blood cells levels and PCOS: direct and indirect relationship with obesity and insulin resistance, but not with hyperandogenemia. Hormones (Athens). 2015;14(1):91-100.
- 18
Perez Rodrigo C. Current mapping of obesity. Nutr Hosp. 2013;28 (5):21-31.
- 19
Riley LK, Rupert J. Evaluation of patients with leukocytosis. Am Fam Physician. 2015;92 (11):1004-1011.
- 20
Sammalkorpi HE, Leppäniemi A, Mentula P. High admission C-reactive protein level and longer in-hospital delay to surgery are associated with increased risk of complicated appendicitis. Langenbecks Arch Surg. 2015;400(2):221-228.
- 21
Shogilev DJ, Duus N, Odom SR, Shapiro NI. Diagnosing appendicitis: evidence-based review of the diagnostic approach in 2014. West J Emerg Med. 2014;15(7):859-871.
- 22
Thirumallai S, Wijesuriya SR, Mitchell, A, Delriviere L. Predictive value of C-reactive protein with Alvarado score in acute appendicitis. ANZ J Surg. 2014;84(5):335-6.
- 23
Thompson AC, Olcott EW, Poullos PD, Jeffrey RB, Thompson MO, Rosenberg J, et al. Predictors of appendicitis on computed tomography among cases with borderline appendix size. Emerg Radiol. 2015;22(4):385-394.
- 24
Torensma B, Thomassen I, Van Velzen M, In’t Veld BA. Pain experience and perception in the obese subject systematic review (revised version). Obes Surg. 2016;36(3):631-9.
- 25
Tramullas M, Finger BC, Dinan TG, Cryan JF. Obesity Takes Its Toll on Visceral Pain: High-Fat Diet Induces Toll-Like Receptor 4-Dependent Visceral Hypersensitivity. PLoS One. 2016;11(5):e0155367.
- 26
Wu CK, Yang CY, Lin JW, Hsieh HJ, Chiu FC, Chen JJ, et al. The relationship among central obesity, systemic inflammation, and left ventricular diastolic dysfunction as determined by structural equation modeling. Obesity (Silver Spring). 2012;20(4):730-737.
- 27
Yamauchi FI, Castro ADAE. Obesity, adiposopathy, and quantitative imaging biomarkers. Radiol Bras. 2017; 50 (3): VII-VIII.



 English
English Bahasa Melayu
Bahasa Melayu Bahasa Indonesia
Bahasa Indonesia Tiếng Việt
Tiếng Việt ไทย
ไทย